Вірусні гепатити – як вирішити проблему доступу до лікування?
Доступність медикаментозної терапії — болюча тема для українського охорони здоров'я. Довгий час питання підвищення охоплення пацієнтів лікуванням не займали перші місця в порядку денному роботи профільного відомства. Однак останні роки ознаменувалися усвідомленням необхідності перегляду усталеного підходу. Результатом цього стало впровадження Пілотного проекту з частковим відшкодуванням вартості препаратів для лікування артеріальної гіпертензії. Експериментальний проект відбувся, а отже, наступний етап — рутинна практика. На горизонті українського охорони здоров'я — цілий ряд нозологій, які вимагають підвищення доступності лікування. У цій публікації представлений аналіз лікарського забезпечення хворих на вірусний гепатит С та варіанти підвищення доступності лікування.
Державний устрій як система політико-правових, економічних, адміністративних і соціальних відносин, що базується на основних законах (Конституція, закони, декларації), існує для забезпечення належних умов життя людей. Держава є гарантом права на життя своїх громадян. Реалізація цього права в повній мірі можлива лише разом із забезпеченням права на медичну допомогу. В економічно розвинених країнах це вимога дотримується у вигляді участі держави в витратах на охорону здоров'я, що передбачає участь у витратах на лікарські засоби. В Україні, при конституційній гарантії надання безкоштовної медичної допомоги, про ефективне лікарське забезпечення говорити не доводиться. Основною причиною цього, як вважається, є обмеженість державного бюджету. Водночас на систему охорони здоров'я щорічно виділяються колосальні обсяги коштів, які розподіляються на забезпечення адміністративної складової, а також практичних потреб, наприклад, на закупівлю лікарських засобів. Цілий ряд факторів, серед яких велика частка витрат на адміністративну складову, наявність корупційних ризиків та інші — обумовлюють неефективне освоєння виділених коштів. Тому доцільно переглянути усталені принципи в українському охороні здоров'я. Адже ще римський філософ-стоік Луцій Анней Сенека сказав: «Гроші треба управляти, а не служити їм». Можливо, прийшов час піти цим шляхом?
НАСКІЛЬКИ ОСТРО СТОЇТЬ ДАНЕ ПИТАННЯ?
Проблема поширення хронічної форми вірусного гепатиту актуальна не тільки в Україні. Щорічно від цього захворювання помирає близько 600 тис. осіб. За прогнозами ВООЗ, у 2015–2020 рр. захворюваність і летальність через інфікування вірусним гепатитом подвояться. Україна відноситься до країн із середнім показником поширеності гепатиту С — інфіковано близько 3% населення, що складає приблизно 1,170 млн осіб. Водночас українські експерти стверджують, що фактичні показники інфікованості значно вищі за офіційні, і в деяких соціальних групах досягають 40–60%.
Гостра форма вірусного гепатиту С має, як правило, безсимптомний перебіг. За різними даними, 70–90% випадків гострого вірусного гепатиту С переходять у хронічну форму. Діагностика захворювання часто ускладнюється маскуванням патології під деякі інші захворювання (цукровий діабет 2-го типу, патологія нирок, щитовидної залози тощо). Ряд факторів, серед яких вік, надмірна маса тіла, коінфекції (вірус гепатиту В, ВІЛ) та інші, підвищують тяжкість перебігу захворювання.
Згідно з затвердженими в Україні протоколами лікування хронічного вірусного гепатиту основою терапії є застосування пегінтерферону та рибавірину (вибір дози проводять з урахуванням маси тіла). Залежно від генотипу, факторів ризику та супутніх захворювань тривалість лікування комбінацією пегінтерферон+рибавірин складає 12–72 тижнів (пегінтерферон — 1 раз на тиждень, рибавірин — щодня). Наприклад, при лікуванні вірусного гепатиту С 2-го та 3-го генотипів (при позитивній вірусологічній відповіді на 4-й тиждень) лікування триває 12 тижнів, а при терапії нелікованих пацієнтів з вірусом гепатиту С 1-го типу та коінфекцією ВІЛ-1, які не мають протипоказань для проведення терапії, рекомендується проводити лікування протягом 48 тижнів.
СКІЛЬКИ ОБХОДИТЬСЯ ЛІКУВАННЯ ОДНОГО ПАЦІЄНТА?
У 2013 році Постановою Кабінету Міністрів України від 29 квітня 2013 р. № 637 затверджена Державна цільова програма з профілактики, діагностики та лікування вірусних гепатитів (далі — Програма). В рамках Програми здійснюється закупівля лікарських засобів для лікування вірусних гепатитів: пегінтерферони, рибавірин, ламівудин та тенофовір. Ламівудин та тенофовір — лікарські засоби, призначені для проведення антиретровірусної терапії. Пегінтерферони та рибавірин — лікарські засоби, які застосовуються при хронічних вірусних гепатитах. Вибір дози лікарських засобів базується на масі тіла пацієнта. Значна частка витрат припадає на закупівлю дорогих пегілірованих інтерферонів.
В рамках Програми в 2013 році ці лікарські засоби були закуплені та поставлені в регіони України. Варто зазначити, що закономірності у принципах розподілу закуплених препаратів між областями визначити важко або навіть неможливо. Наприклад, у 2013 році в Закарпатську обл. не було поставок пегінтерферону альфа-2b у дозуванні 100 мкг/0,5 мл, а обсяг поставок пегінтерферону альфа-2а становив всього 71 одиницю. При цьому в Черкаську обл. (область, що рівнозначна за населенням) обсяг поставок пегінтерферону альфа-2а був більший у 4 рази. Чим пояснюється таке розподілення — питання відкрите. А через відсутність реєстру пацієнтів з вірусним гепатитом розмови про конкретну потребу в лікарських засобах безпідставні.
Для оцінки вартості лікування одного пацієнта ми взяли в якості прикладу деякі усереднені випадки: пацієнт (маса тіла — 65–75 кг та 75–85 кг), з коінфекцією ВІЛ та найбільш сприятливий варіант — 2-й або 3-й генотип вірусу гепатиту С без ускладнень і коінфекції. Як приклад розглянемо вартість лікування пегінтерферонами (закупленими в 2013 році, значну частку серед них складав один бренд), а також вітчизняних препаратів. Оцінку вартості лікування проводили на основі актуальних задекларованих оптово-відпускних цін (таблиця).
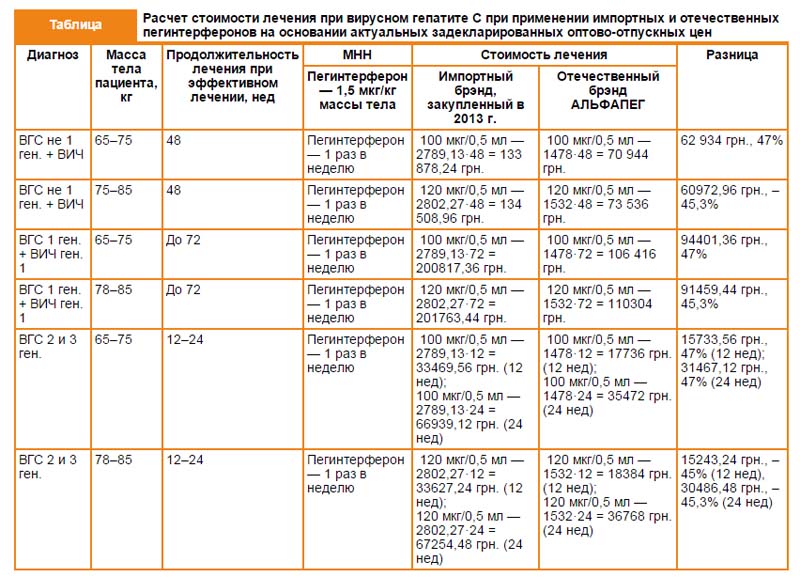
Представлені дані свідчать, що застосування вітчизняного пегілірованого інтерферону при лікуванні вірусного гепатиту дозволяє економити 45–47% вартості лікування імпортними препаратами. Перехід до застосування вітчизняних препаратів дозволяє знизити вартість лікування практично вдвічі або, іншими словами, збільшити в 2 рази кількість пацієнтів, які отримують лікування.
У даному випадку розглянуто 8 варіантів лікування. Внаслідок відсутності реєстру пацієнтів говорити про співвідношення цих діагнозів неможливо. Для оцінки потенційного охоплення Програмою хворих на вірусний гепатит припустимо, що вказані діагнози фіксуються в рівному співвідношенні. У поточному році на закупівлю пегінтерферонів у державному бюджеті передбачено близько 80 млн грн. За зазначених умов (рівне співвідношення діагнозів) виділених коштів буде достатньо для забезпечення необхідним лікуванням 1363 пацієнтів.
ПОКРАЩЕННЯ ДОСТУПНОСТІ ЛІКУВАННЯ
Лікування при багатьох нозологіях передбачає застосування високовартісних препаратів, що характерно й для хронічних вірусних гепатитів. У більшості випадків висока вартість лікування пов'язана з великими витратами на розробку, дослідження та виробництво (у випадку високотехнологічних препаратів), які несе компанія-виробник.
У країнах, уряди яких несуть відповідальність за здоров'я громадян, вживаються активні заходи щодо підвищення доступності терапії для пацієнтів. Так, один з найбільш ефективних підходів у країнах ЄС передбачає відшкодування вартості лікування на рівні визначених встановлених цін. У країнах ЄС широко застосовують підхід з установленням порогу реімбурсації на рівні вартості генериків та біологічних аналогів (або певного відсотка від їх вартості).
Використання цього підходу дозволяє досягти кількох цілей, серед яких забезпечення максимально можливого (згідно з конкретним бюджетом охорони здоров'я) охоплення пацієнтів лікуванням (за рахунок компенсації найбільш дешевих препаратів), природне зниження вартості оригінальних препаратів. Останнє є наслідком здорових ринкових відносин: виробники, які бажають включення препарату в систему відшкодування, зацікавлені в зниженні ціни. Необхідно зазначити, що це основний механізм цінового регулювання на фармацевтичних ринках економічно розвинутих країн Європи.
Слід підкреслити, що цей підхід також зводить до мінімуму корупційні ризики. Це, в свою чергу, є однією з основних причин того, що в країнах ЄС велика частина лікарських засобів (у витратах на які бере участь держава) включена в систему реімбурсації, а не централізованих закупівель.
Окрім зменшення корупційних ризиків, система централізованих закупівель лікарських засобів не забезпечує рівний доступ пацієнтів до лікування. Адже, як відомо, в Україні розподіл (між областями, установами охорони здоров'я та пацієнтами) лікарських засобів є однією з невирішених проблем. Рішення цих етичних питань покладається на лікарів, хоча повинно бути відповідальністю профільного міністерства, оскільки саме воно є розпорядником фінансів.
Модель реімбурсації переміщає точку прийняття рішення про вибір терапії від чиновника до лікаря та пацієнта. Пацієнти, які надають перевагу лікуванню дорожчими оригінальними препаратами за рахунок власних коштів, компенсують різницю між рівнем реімбурсації та фактичною вартістю. При цьому доступ до лікування для всіх пацієнтів залишається рівним. В умовах відсутності системи загального страхування (як джерела коштів) та обмеженого державного бюджету відшкодування вартості терапії може бути встановлено на рівні певного відсотка від вартості найбільш дешевих препаратів.
Наприклад, встановлення відшкодування на рівні 80% вартості найбільш дешевих препаратів дозволить пацієнтам доплачувати 20% реальної ціни. У такому випадку 1-тижнева доза АЛЬФАПЕГ 100 мкг/0,5мл обійдеться пацієнту в 295,6 грн. Місячний курс лікування АЛЬФАПЕГОМ у даній дозуванні буде коштувати 1182 грн. Наразі вартість 4 тижнів терапії АЛЬФАПЕГОМ 100 мкг/0,5мл становить 5912 грн, референтним препаратом 100 мкг/0,5мл — 11 156,5 грн. (розраховано на основі актуальних задекларованих оптово-відпускних цін).
Включення препаратів в систему державного відшкодування в країнах ЄС регулюється Директивою 89/105/EEC «Про прозорість заходів при ціноутворенні на лікарські засоби та їх включення в систему реімбурсації» (зараз нова версія документа перебуває на стадії громадського обговорення). Цим документом встановлюються основи політики ціноутворення для лікарських засобів у контексті їх включення в систему відшкодування. В ЄС в систему відшкодування включають тільки препарати з доведеною ефективністю, що також регулюється законодавством.
Основне завдання регулювання фармринку в ЄС — забезпечення рівного доступу до лікування всіх пацієнтів.
Для цього вживаються різні заходи, спрямовані на зниження витрат на лікарські засоби. Найбільш поширений сьогодні метод передбачає стимулювання споживання генериків та біосимілярів, зокрема шляхом покриття витрат на їх застосування.
При появі на ринку економічно більш доступних препаратів (по суті, аналогів дорогих брендів), у розвинутих країнах саме їм віддається перевага в контексті включення в систему відшкодування вартості.
Така політика є логічною та гуманною: як можна лікувати 1 пацієнта більш дорогими препаратами, коли можна вилікувати 2 пацієнтів більш дешевими препаратами?
Виходячи з цього, українському уряду, якщо він справді прагне служити народу, необхідно переглянути усталені підходи та схеми в охороні здоров'я. За 23 роки незалежності України стало абсолютно зрозуміло, що система охорони здоров'я може бути застосована для багатьох завдань, але не для ефективного лікарського забезпечення населення.
Необхідно також підкреслити, що, крім державного бюджету, в економічно розвинутих країнах кошти на охорону здоров'я надходять і з боку інших платників — державних і приватних страхових компаній. Вклад останніх у загальний бюджет суттєво варіюється від країни до країни.
На основі поточного забезпечення населення послугами охорони здоров'я напрошується висновок: українська система охорони здоров'я критично потребує впровадження загальної системи страхування. Адже навіть багаті країни не можуть забезпечити всіх необхідним лікуванням тільки за рахунок коштів державного бюджету.
15 листопада 2014
Автор: Галина Галковская
Джерело: Еженедельник


